Vous êtes ici : L’EM, c’est quoi ? > Contre-indications
En bref
- Les chercheurs en médecine savent beaucoup de choses sur l’EM.
- Mais la plupart des médecins ne connaissent pas l’EM. Parfois ils prescrivent des thérapies qui font plus de mal que de bien.
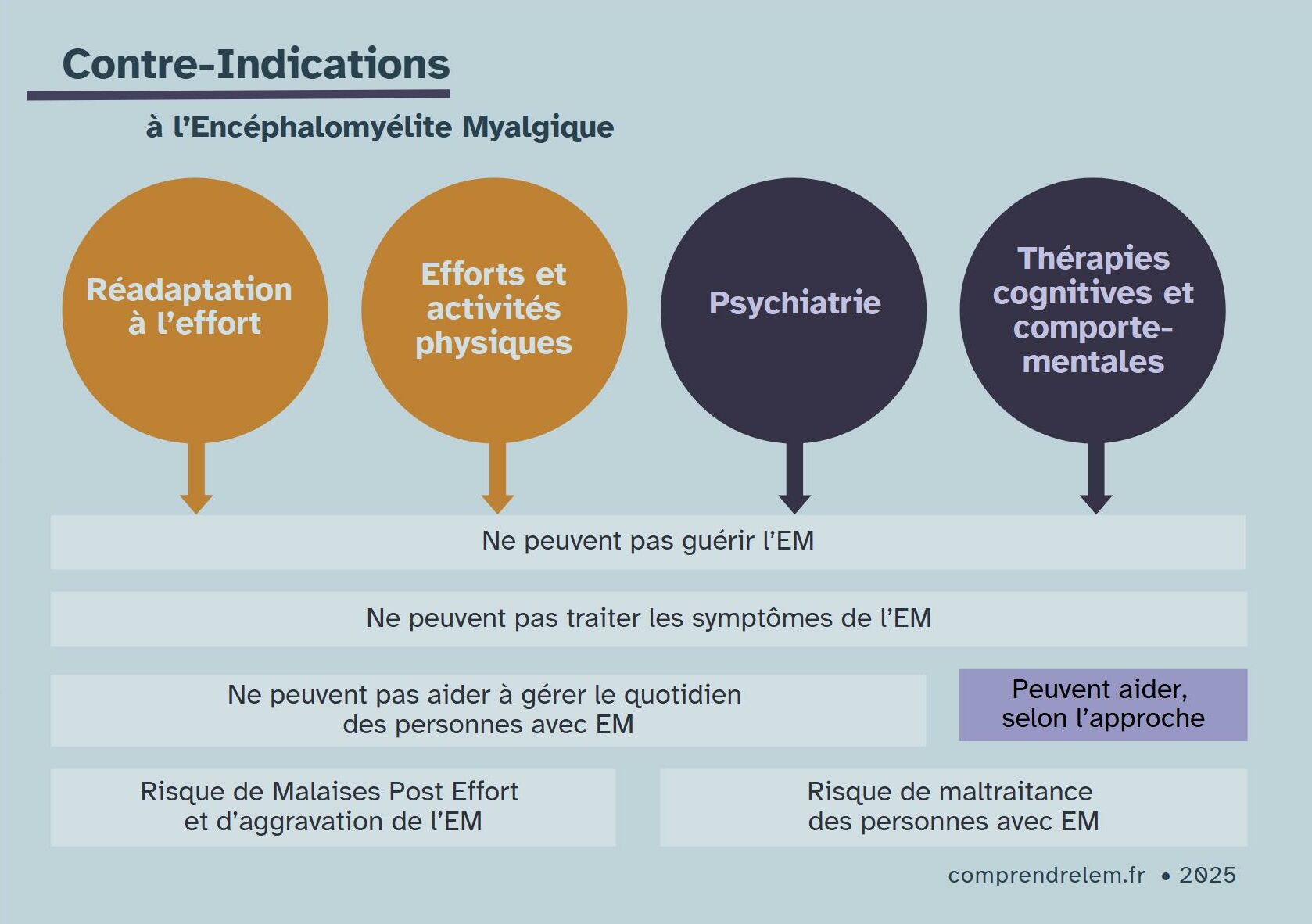
- Les efforts physiques, la kinésithérapie et la réadaptation à l’effort sont contre-indiqués pour les personnes avec EM.
- La psychiatrie n’aide pas les personnes avec EM.
- Les thérapies cognitives et comportementales peuvent aider les personnes avec EM quand elles leur apprend à mieux se reposer.
L’histoire de la médecine monte que les maladies mal comprises sont souvent mal traitées. Par exemple, c’était le cas autrefois des allergies ou encore de l’épilepsie.
Les personnes qui en souffrent sont maltraités, à la fois par la médecine et par la société. On leur dit que c’est de leur faute. On leur répète qu’il faut se bouger, faire des efforts, manger autrement ou penser positivement. On sous-entend que leur symptômes sont des illusions. On attribue les symptômes à des maladies psychiques.
On entend fréquemment que l’activité physique serait bonne pour tout le monde, tout le temps. On entend aussi souvent que ces maladies du corps pourraient être guéries par des psychothérapies.
L’Encéphalomyélite Myalgique, comme le Covid Long, font partie des maladies mal comprises dont les patient-es sont mal traités. Il existe un fossé entre les savoirs issus de la recherche médicale et les pratiques des médecins sur le terrain.
Sommaire
Le fossé entre la recherche médicale et la formation des médecins
L’Encéphalomyélite Myalgique (appelée parfois Syndrome de Fatigue Chronique ou EM/SFC) est mal connue, même dans le monde médical, même auprès de certains médecins internistes*. Aujourd’hui, malheureusement, la plupart du corps médical tantôt ignore l’EM, ou bien la comprend mal.
Lorsqu’une personne se plaint d’épuisement au long cours qui nécessite une réduction significative de ses activités, lorsque les examens courants n’expliquent pas cette fatigue, le premier réflexe des médecins est de prescrire :
- un suivi psychiatrique ou psychologique pour retrouver la motivation à bouger, à faire des activités comme avant ;
- de la kinésithérapie pour réadaptation à l’effort*, ou la réalisation d’activités physiques régulières.
Ces conseils et ces prescriptions sont formulés la plupart du temps sans évaluation de la présence de Malaise Post-Effort* et sans avoir vérifié un éventuel diagnostic d’Encéphalomyélite Myalgique. Même chez les personnes avec Covid Long.
Ces deux prescriptions posent problème pour les personnes avec EM, et aussi pour une très grande partie des personnes qui ont un Covid Long.
Les travaux de recherche en médecine montrent très clairement que la rééducation à l’effort tout comme les psychothérapies ne peuvent pas ni guérir ni traiter l’EM. Ils montrent également qu’elles peuvent être nocives.
Cependant, ces savoirs restent confidentiels. Très peu de médecins sont formés sur ces questions. Il existe aussi beaucoup de désinformation. Les médecins n’ayant pas suffisamment accès à une information de qualité, il leur est impossible de diagnostiquer ni de traiter correctement les patient-es. Il est très rare qu’ils recherchent la présence (ou non) de Malaise Post-Effort.
Et pourtant, les pouvoirs publics pourraient remédier à ce problème facilement, en impulsant des campagnes et des formations des professionnels de santé.
Rééducation à l’effort contre-indiquée
La rééducation à l’effort consiste en un exercice physique contrôlé et progressif. Elle est prescrite pour toute une série de maladies pour lesquelles elle peut améliorer la condition physique, réduire les symptômes et favoriser la récupération. Elle peut éviter ou enrayer un déconditionnement*.
Mais il existe des contre-indications à la réadaptation à l’effort, lorsque celui-ci peut détériorer la condition physique, en particulier pour les maladies très graves, ou aussi pour certains troubles cardiaques ou respiratoires. Dans ces cas, le déconditionnement est un moindre mal face aux risques d’aggravation.
Pourquoi la réadaptation à l’effort est contre-indiquée ?
L’Encéphalomyélite Myalgique fait partie des contre-indications de la réadaptation à l’effort. Quelle que soit la progressivité des mouvements envisagés, la réadaptation à l’effort n’est ni utile, ni sécure pour les personnes avec EM.
- Les personnes avec EM courent le risque de subir un MPE après chaque séance.
- Par conséquent, elles courent le risque à long terme d’une aggravation irrémédiable de leur état, en particulier lorsque la réadaptation est fréquente et intensive comme en hospitalisation de jour.
- Par ailleurs, il n’y a aucun bénéfice à attendre de la réadaptation à l’effort. La physiopathologie de l’EM montre qu’il est impossible que la réadaptation à l’effort améliore les capacités fonctionnelles d’une personne avec EM.
Certaines personnes avec EM ayant d’autres problèmes de santé peuvent se voir prescrire de la kinésithérapie, des exercices physiques ou de la réadaptation à l’effort pour d’autres diagnostics. Quelle que soit la pathologie qui motive la prescription, la présence d’une EM contre-indique tout effort.
Au nom du principe médical primum non nocere, il ne doit pas être prescrit de réadaptation à l’effort aux personnes qui font des malaises post-effort.
Les personnes avec EM doivent réserver leur énergie aux activités du quotidien qui sont indispensables ou épanouissantes, en essayant de diversifier au mieux ces activités.
Le suivi de thérapies de réadaptation à l’effort, parfois par des équipes spécialisées dans le Covid Long, est un des facteurs majeurs d’aggravation de l’état de très nombreuses personnes avec EM. Il existe de très nombreux témoignages de personnes qui ont débuté la thérapie en EM légère ou modérée, et qui en sont sorti en état sévère ou très sévère, sans jamais retrouver leur forme antérieure.
Psychiatrie non recommandée
L’EM ne relève pas d’un trouble psychiatrique. Elle n’est pas non plus psychosomatique. La fatigue extrême, l’intolérance à l’effort et les douleurs ne sont pas des conséquences d’un trouble anxieux, ni d’une dépression ou d’un burn-out, ni d’un trouble somatoforme, ni d’un trouble neurologique fonctionnel. L’EM ne relève pas de l’hypocondrie ni d’un syndrome de Münchhausen.
L’Encéphalomyélite Myalgique est une maladie organique extrêmement complexe.
La psychiatrie ne peut pas soigner l’EM
La psychiatrie ne peut pas soigner l’EM. Il arrive pourtant fréquemment que des personnes avec EM, non diagnostiquées ou diagnostiquées sous l’étiquette du “Syndrome de Fatigue Chronique” ou SFC, soient orientées vers la psychiatrie. Cela a des conséquences néfastes pour les patientes. Parmi celles-ci :
- Minimisation, voire déni des symptômes physiques ;
- Par conséquent, absence de prise en charge des symptômes physiques ;
- Tentatives de persuasion des patients qu’ils se font des idées (gaslighting) :
- Mise en cause de leur bonne foi (“vous mentez”)
- Accusations de simulation (“vous faites semblant”)
- Culpabilisation des patients (“c’est de votre faute, vous ne faites pas ce qu’il faut”)
- Ces pratiques, surtout lorsqu’elles sont répétées et systématiques, peuvent avoir pour conséquence de plonger les patients qui ne sont pas crus dans des souffrances psychiques, avec anxiété, dépression et traumatisme. Ces souffrances restent des conséquences de la maladie et de l’errance médicale, et n’en sont pas des causes.
- Retard de l’accès au diagnostic et aux traitements appropriés ;
- Absence de prise en charge sociale adaptée (par exemple, difficultés à obtenir un arrêt de travail, ou une reconnaissance du handicap)
- Administration de traitements non-indiqués et dangereux (neuroleptiques, antidépresseurs, etc.)
- Prescription de rééducation à l’effort ou d’exposition à des situations d’effort physique, présentant un risque important d’aggravation de la maladie EM.
- Hospitalisation en psychiatrie sous contrainte ;
- Elle fait courir des risques majeurs aux personnes avec EM, qui sont mises dans l’incapacité de pratiquer le pacing, et doivent se conformer aux activités, aux rythmes et aux traitements qu’on leur impose.
- Les enfants hospitalisés sous contrainte font souvent l’objet d’un diagnostic erroné de syndrome de Münchhausen par procuration, qui est souvent accompagné par un retrait de l’autorité parentale (le syndrome supposant que les parents “rendent” l’enfant malade)
- Ces hospitalisations (sous contrainte ou non) isolent les patient-es de leur environnement familial et social, et les exposent à des violences médicales.
La psychiatrisation de l’EM est une pratique courante mais dangereuse et inappropriée. Elle a souvent pour conséquence non seulement une aggravation de la maladie (état plus sévère, symptômes plus importants), mais aussi des traumatismes psychologiques liés aux maltraitances médicales.
EM et antécédents psychiatriques
Il est tout à fait possible que des personnes qui ont déjà des souffrances psychologiques ou un diagnostic psychiatrique contractent l’EM. Cela n’invalide pas le diagnostic d’EM ni leurs symptômes. Elles doivent avoir accès à des soins comme toute personne avec EM.
EM et dépression réactionnelle
Par ailleurs, les difficultés médicales, sociales, économiques et matérielles, rencontrées par les personnes avec EM peuvent souvent entraîner des souffrances psychologiques, de l’anxiété, une dépression réactionnelle, etc.
Les souffrances psychologiques sont bien les conséquences.
Les causes sont à la fois l’EM et la façon dont la maladie est ignorée dans la société et dans le système de soins.
La psychanalyse ne peut pas soigner l’EM
La psychanalyse ne peut pas guérir l’EM, et n’est pas non plus appropriée pour aider les personnes avec EM à pratiquer le pacing.
Les psychothérapies et l’EM
Les psychothérapies ne peuvent pas guérir l’EM.
Mais selon les méthodes pratiquées, et surtout selon les dispositions des thérapeutes, une psychothérapie peut se révéler nocive ou bénéfique.
Quand les TCC poussent à l’effort
Les psychothérapies et TCC pratiquées avec la croyance que l’EM relève de l’anxiété, de la dépression ou de la démotivation, dans l’idée de convaincre la personne avec EM de vaincre sa peur de l’effort, sont nocives. Elles poussent les personnes avec EM à ignorer leurs symptômes et à multiplier les efforts.
Quand les TCC aident au pacing
Mais les TCC peuvent être pratiquées avec le savoir que l’EM est une maladie organique, handicapante et grave, dont les conséquences sociales sont majeures. Les patient-es peuvent apprendre à percevoir et prendre au sérieux les symptômes et signaux corporels, mais aussi apprendre à réorganiser en profondeur leur vie quotidienne pour faciliter la pratique du pacing, ou encore trouver du soutien face aux évolutions de leurs relations sociales et de leur projet de vie.
Pratiquées ainsi, les TCC peuvent aider à traverser l’épreuve physique, médicale et sociale qu’est l’EM.
Partager
Auteurices
La rédaction de Comprendre l’EM
Mise à jour